대한소화기학회 교육위원회에서 보내드리는 교육자료
급성췌장염이 동반된 전격성 1형 당뇨병
중앙대학교 광명병원 소화기내과 박태영
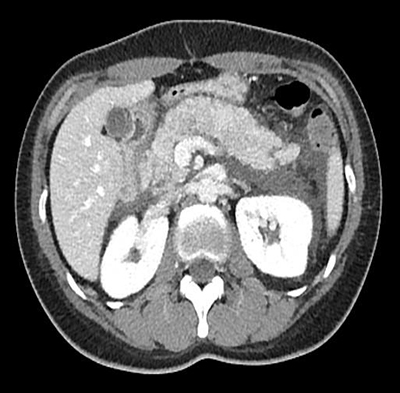
31세 여자가 복통으로 응급실에 내원하였습니다. 사회적 음주력이 있었고, 최근 몇일전부터 감기몸살을 앓았다고 했습니다. 담석증과 당뇨의 과거력은 없었고, 혈액검사에서 Amylase 329 IU/, Lipase 1,455 IU/L, triglyceride 86 mg/dL 확인되었습니다. 응급 복부 CT에서 췌장의 미만성 부종과 췌장주위 체액저류가 관찰되었습니다 [그림1].
급성췌장염으로 소화기내과에 입원하여 수액용법과 예방적 항생제 등 대증치료를 받았고, 췌장염 원인 평가위한 MRCP에서는 담도, 담낭에 이상소견은 관찰되지 않았습니다.
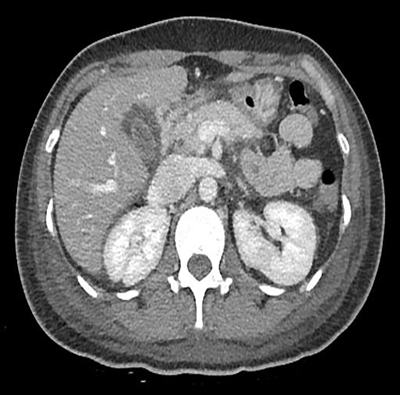
재원 5일째 환자는 오심, 구역, 어지러움, 흉통을 호소하였고 혼미한 의식저하, 호흡곤란 등의 증상을 보여 혈액검사를 시행하였고, 중증 대상성 산증 (pH 6.946, HCO3 1.1 mmol/L, anion gap 29.9 mmol/L), 고케톤혈증 (serum ketone bodies > 10,000 μmol/L), 고혈당 (glucose 674 mg/dL)을 보였고, 당뇨성케톤산증으로 중환자실 이실하여 insulin 을 포함한 수액요법과 집중 감시를 받았습니다. 당화혈색소는 5.5%로 정상이었고 anti-GAD 항체와 anti-IA-2 항체는 검출되지 않았습니다. 재원 7일째 추적 복부 CT에서는 췌장의 부종과 췌장주위 체액 저류는 호전되었습니다 [그림 2]. 재원 12일째 환자는 복통 없이 명료한 의식 상태로 insulin 유지하면서 퇴원하였습니다.
[그림 2] 재원 7일 복부 CT에서 췌장 부종과 췌장 주위 체액 저류는 호전됨.
- 질문
- 전격성 제 1형 당뇨병은 (Fulminant type 1 DM) 은 어떠한 질환인가요?
- 해설
- 전격성 제 1형 당뇨병은 2000년 Imagawa 등에 의해 새롭게 제안된 제 1형 당뇨병의 아형으로 다음과 같은 임상적인 특징이 있습니다.
1) 당뇨성 케톤산혈증을 동반한 고혈당
2) 혈당 288 mg/dL 이상, 당화혈색소는 8.7% 이하
3) Glucagon 정주 후 혈중 C-peptide 0.5ng/mL 이하 혹은 소변 C-peptide 10 ug/day 이하이면서 혈중 C-peptide 0.3ng/mL 이하
4) anti-GAD 항체, anti-IA-2 항체 음성
5) 감기증상 (발열, 기침, 인후통, 오한), 소화기증상 (복통, 오심, 구토)
6) Amylase, lipase 상승
- 질문
- 전격성 제 1형 당뇨병의 원인은 무엇인가요?
- 해설
- 전격성 제 1형 당뇨병의 원인 아직은 명확히 정립되어 있지 않습니다. Coxsackie virus, cytomegalovirus 등의 바이러스 감염, 유전적 소인, 자가면역, 임신 등이 전격성 제 1형 당뇨병 발병과 연관되어 있다고 알려져 있습니다. 심근염과 췌장염을 동반한 전격성 제 1형 당뇨병 증례보고에서 adenovirus, influenza, echovirus, coxsackie virus, parainfluenza virus, respiratory syncytial virus, Epstein-Barr virus, measles virus, mumps virus, herpes simplex virus, rubella virus, cytomegalovirus, parvovirus 등의 바이러스 항체는 검출되지 않았다고 보고하였습니다.
- 질문
- 전격성 제 1형 당뇨병의 치료는 무엇인가요?
- 해설
- 전격성 제 1형 당뇨병의 치료는 insulin 을 기본으로 하는 제 1형 당뇨병 치료와 유사합니다. 본 환자는 지속형 insulin 18U 하루 1회, 초속효성 insulin 매 식전 8U으로 총 하루 42U의 insulin 을 사용하면서 내분비내과 추적관찰 중입니다.
1. 급성췌장염의 매우 드문 원인 혹은 연관 질환으로 전격성 제 1형 당뇨병을 고려할 수 있습니다. 전격성 제 1형 당뇨병은 급성합병증으로 케톤산혈증을 동반한 고혈당, 의식저하, 전해질불균형 등이 동반될 수 있어 insulin 치료를 포함한 중환자실 집중 감시가 필요할 수 있습니다.
2. 전격성 제 1형 당뇨병은 매우 드문 질환이지만, 초기 증상이 경미한 감기 증상 혹은 위장관 증상인 경우가 많습니다. 초기 진단과 적절한 치료 시작이 지연되면 예후가 좋지 않아 주의가 필요하겠습니다.
1. Egashira F, Kawashima M, Morikawa A, et al. A rare case of fulminant type 1 diabetes mellitus accompanied by both acute pancreatitis and myocarditis - case report. BMC Endocr Disord 2020;20:127.
2. Imagawa A, Hanafusa T, Awata T, et al. Report of the Committee of the Japan Diabetes Society on the Research of Fulminant and Acute-onset Type 1 Diabetes Mellitus: New diagnostic criteria of fulminant type 1 diabetes mellitus (2012). J Diabetes Investig 2012;3:536-9.
3. Imagawa A, Hanafusa T, Uchigata Y, et al. Fulminant type 1 diabetes: a nationwide survey in Japan. Diabetes Care 2003;26:2345-52.
4. Imagawa A, Hanafusa T, Miyagawa J, et al. A novel subtype of type 1 diabetes mellitus characterized by a rapid onset and an absence of diabetes-related antibodies. Osaka IDDM Study Group. N Engl J Med 2000;342:301-7.
5. You W, Yang J, Liu Y, et al. Fulminant type 1 diabetes mellitus: Two case reports. Medicine (Baltimore) 2019;98:e14319.
내시경 유닛 수준에서 샘종발견율 향상을 위한 방법: 체계적 문헌고찰 및 메타분석
Endoscopy unit level interventions to improve adenoma detection rate: A systematic review and meta-analysis
대장암은 암 연관 사망률의 주요한 원인이 되는 암으로 선별 대장내시경을 이용하여 샘종을 발견하고 절제함으로써 대장암 연관 사망률을 감소시킬 수 있습니다. 선별 대장내시경 효율은 검사의 질에 크게 의존하는데, 샘종발견율(adenoma detection rate, ADR)은 가장 중요한 질지표로서, 적어도 한 개 이상의 샘종이 발견된 대장내시경 검사의 비율로 정의합니다. ADR은 내시경 의사들 간에 차이를 보이며, ADR이 낮을수록 대장내시경 후 대장암(PCCRC) 발생률 및 사망 위험이 더 높습니다. 폴란드 연구에서는 선별 대장내시경 검사 중 ADR이 20% 미만인 내시경 의사는 ADR이 20% 이상인 의사와 비교하여 중간암의 위험률이 10배 이상 높았습니다. 2014년 미국 연구에서는 ADR이 1% 증가할 때마다 PCCRC 위험이 3% 감소하고 대장암에 의한 사망 위험은 5% 감소하는 것으로 보고하였습니다. ADR을 향상시키는 방법은 크게 3가지로 분류할 수 있는데, 첫째, 내시경 의사에게 널리 적용하며, 체계적 수준에서 시행할 수 있는 내시경 유닛 수준에서의 방법, 둘째, 내시경 술기 변화를 포함하며, 개별 내시경 의사들에게 적용할 수 있는 술기 지향적 방법, 셋째, 시각화를 향상시키기 위한 새로운 장치 또는 기구를 포함한 기술 기반 방법이 있습니다.
- Key Points -
- 본 연구는 1990년 1월부터 2022년 12월 기간에 ADR을 1차 유효성 평가변수로 하는 연구를 검색하였습니다. 34개 연구를 대상으로 메타분석을 시행하였으며, 371,041 대장내시경검사 건수, 1501 내시경의사가 포함되었습니다. 내시경 유닛 수준에서 ADR을 향상시키는 방법에는 성적표(report card) 방법, 멀티 모달 방법, 관찰자 추가 및 회수 시간 모니터링 방법이 포함되었습니다.
- 성적표 방법은 15개 연구(코호트 연구 13개, 무작위 대조연구 2개)를 대상으로 분석하였고, ADR (odds ratio [OR], 1.28; 95% confidence interval [CI], 1.13-1.45; P < 0.001)을 유의하게 증가시켰습니다. 관찰자를 추가하는 방법은 4개 무작위 대조 연구를 대상으로 하였고, ADR (OR, 1.25; 95% CI, 1.09-1.43; P = 0.0015)을 유의하게 증가시켰습니다.
- 회수 기술, 적절한 시각화 및 폴립 발견을 위한 강의(4개 연구) 또는 핸즈온 코스(2개 연구)를 이용하는 멀티 모달 방법의 ADR 증가는 경계 영역의 유의성(OR, 1.18; 95% CI, 1.00-1.40; P = 0.051)을 보여 주었고, 회수 시간 모니터링 방법의 ADR (OR, 1.35; 95% CI, 0.93-1.96; P = 0.11)은 유의한 차이를 보이지 않았습니다.
- 이전 연구에서는 회수 시간이 길수록 ADR이 증가하는 것으로 보고하였는데, 이번 메타분석에서 유의한 차이를 보이지 않았던 점은 긴 회수 시간이 더 세심하게 관찰하는 내시경 의사를 위한 대리 지표(surrogate marker)로 회수 시간 자체 보다는 세심한 관찰이 ADR을 향상시켰다고 설명할 수 있습니다. 회수 시간 보다는 대변으로 덮여 있는 점막을 물로 닦고, 액체를 흡인하며, 주름 뒤를 잘 관찰하고, 반복 관찰하는 세심한 점막 관찰이 더 중요함을 시사하고 있습니다.
- 결론적으로, 이번 연구에서는 내시경 유닛 수준에서 ADR을 향상시키기 위해서 성적표 제시와 관찰자 추가 방법을 이용한 모니터링과 피드백이 중요하며, 이 방법들을 질 향상 프로그램에 포함시킬 것을 제안하였습니다.


