내시경역행담췌관조영술 후 췌장염 고위험환자군에서 수액의 종류에 따른
적극적 수액요법의 췌장염 예방 효과에 대한 무작위 대조 연구
Efficacy of aggressive hydration with normal saline versus lactated Ringer’s solution for the prevention of post-ERCP pancreatitis in high-risk patients: a randomized controlled trial
내시경역행담췌관조영술은 췌장, 담도 질환의 평가와 치료를 위해 널리 시행되는 시술입니다. 하지만 내시경역행담췌관조영술은 췌장염, 천공, 출혈, 담낭염 등의 합병증이 발생할 수 있습니다. 특히, 내시경역행담췌관조영술 후 췌장염은 가장 흔한 합병증으로 때로는 중환자실 치료가 필요할 수 있고 중증 췌장염이 발생한 경우 사망에까지 이를 수 있습니다. 예방적 췌관 스텐트 삽입, rectal NSAIDs 투여, 적극적인 수액 요법 등 내시경역행담췌관조영술 후 췌장염의 발병률을 줄이고자 많은 노력을 하고 있습니다. 지금까지 어떤 종류의 수액이 내시경역행담췌관조영술 후 췌장염 예방에 더 효과적인지에 대한 연구는 많지 않습니다. 본 연구는 136명의 고위험환자군에서 내시경역행담췌관 조영술 후 췌장염 예방 효과에 있어 적극적인 normal saline 수액요법과 적극적 lactated Ringer’s solution 수액요법을 비교한 무작위 대조 연구입니다.
- Key Points -
- 내시경역행담췌관조영술 후 췌장염의 고위험군은 주위험인자 1개 이상 혹은 부위험인자 2개 이상으로 정의하였습니다. 주위험인자: ① sphincter of Oddi dysfunction, ② personal history of post-ERCP pancreatitis, ③ total bilirubin less than 1.0, ④ more than eight cannulation attempts, ⑤ more than 10 minutes cannulation attempts, ⑥ precut sphincterotomy, ⑦ endoscopic papillary balloon dilation of an intact sphincter, ⑧ pancreatic sphincterotomy, ⑨ ampullectomy. 부위험인자: ① female sex, age under 50 years, ② personal history of recurrent acute pancreatitis, ③ PD injection leading to “acinarization”, ④ PD injection over three PD injections, ⑤ PD guidewire insertion twice or more.
- 내시경역행담췌관조영술 후 췌장염의 고위험군 환자 136명이 무작위로 normal saline군과 lactated Ringer’s solution군으로 배정되었습니다.
- 모집된 모든 환자는 내시경역행담췌관조영술 직전에 100mg rectal indomethacin을 투여 받았습니다.
- 수액요법은 시술 시작할 때 3mL/kg/hr, 시술 종료 직후 20mL/kg bolus 주입, 시술 후 8시간 동안 3mL/kg/hr로 유지하였습니다.
- 내시경역행담췌관조영술 후 췌장염 발생률은 lactated Ringer’s solution군에서 4% (3/72 patients), normal saline군에서 11% (7/64 patients)로 lactated Ringer’s solution 군에서 췌장염 발생률이 낮았지만 통계적 유의성은 없었습니다. (P = 0.19).
- 본 연구는 내시경역행담췌관조영술 직전에 Rectal NSAIDs를 투여 받은 고위험환자군에서 췌장염 예방 효과에 있어 적극적인 lactated Ringer’s solution이 적극적 normal saline 수액요법보다 우월하다는 것을 입증하지는 못하였습니다.
- Rectal NSAIDs를 사용할 수 없는 국내 실정을 고려하면 향후 Rectal NSAIDs를 투여 받지 않은 고위험환자군에서의 적극적 수액요법에 따른 내시경역행담췌관조영술 후 췌장염 예방 효과에 대한 전향적 무작위 대조 연구가 기대됩니다.
논문 바로가기 ▶
담도 회충증(Biliary Ascariasis)
고려대학교 안산병원 소화기내과 현종진
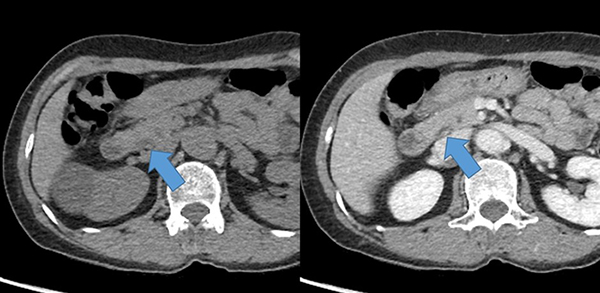
재발성 담낭결석으로 여러 차례 내시경역행담췌관조영술(Endoscopic retrograde cholangiopancreatography, ERCP)을 받은 과거력이 있는 62세 여자환자가 우상복부 통증을 주소로 응급실로 내원하였습니다. 내원 당시 시행한 혈액검사에서는 백혈구 증가나 간수치와 황달수치의 상승은 관찰되지 않았고, 복통에 대한 원인 감별을 위해 시행한 복부 CT에서는 총담관의 원위부에 작은 돌로 의심되는 병변이 관찰되었습니다 [그림 1].
[그림1]
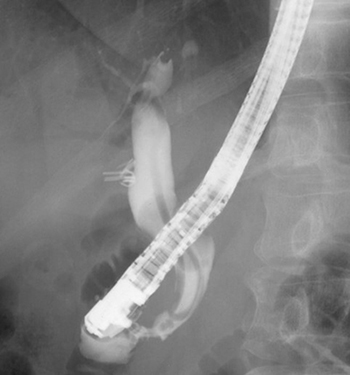
여러 차례 총담관 결석을 제거 받은 분이기에 증상을 일으키기에는 담석의 크기도 작고 간수치도 정상이었지만 총담관 결석으로 의심되는 병변을 제거하기 위해서 내시경역행담췌관조영술을 시행하였으며, 총담관 조영술 영상은 다음과 같았습니다 [그림 2].
[그림2]
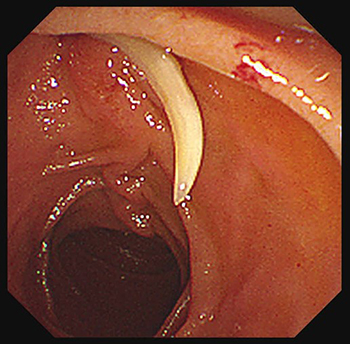
조금 있으니 지렁이 같이 보이는 회중(Ascaris Lumbricoides)이 십이지장 유두부 밖으로 잠깐 나오는 것을 관찰할 수 있었습니다 [그림 3].
[그림3]
- 질문
- 담도의 회충을 제거할 때 권장되는 도구와 주의 사항은 무엇인가요?
- 해설
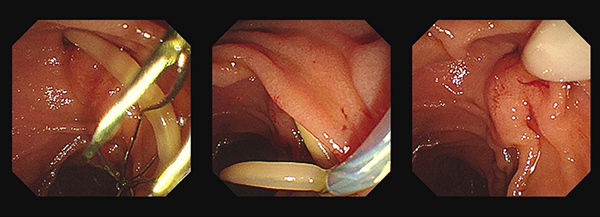
- 회충의 일부가 밖으로 나와 있을 때에는 gasping forceps나 Dormia basket을 사용하여 잡은 후 천천히 내시경 working channel을 통하여 빼내는 것이 권장됩니다. Polypectomy때 사용되는 snare의 경우 회충을 잡을 때나 빼낼 때에 회충이 잘려서 분절될 수 있으므로 사용을 하지 않는 것이 좋습니다. 회충의 일부가 밖을 나와있지 않을 때에는 Dormia basket으로 잡아서 제거하거나 또는 retrieval balloon을 이용하여 밖으로 빼낸 후 앞에서 언급한 도구들로 제거하면 됩니다. 이 환자의 경우에도 Dormia basket을 이용하여 살며시 잡아서 조심스럽게 제거하였습니다 [그림 4].
[그림4]
- 질문
- 담도 회충증의 증상은 어떻게 되나요?
- 해설
- 담도 회충증은 담석과 같은 기전으로 담도염, 담낭염, 그리고 드물게 췌장염을 일으킬 수 있습니다. 본 증례의 환자의 경우에는 여러 차례의 내시경역행담췌관조영술을 통한 담석 제거로 인하여 십이지장 유두부가 회중의 크기보다 넓게 열려 있었기 때문에 간수치와 황달수치 상승이 동반된 담도염 없이 통증만 호소하였습니다. 그러나 십이지장 유두부가 이전에 담석 제거를 받지 않은 정상 십이지장 유두부라면 앞에서 언급했던 것과 같이 담도염, 담낭염, 그리고 췌장염도 일으킬 수 있습니다.
- 질문
- 담도 회충증을 진단하기 위한 가장 좋은 검사는 어떤 것이 있을까요?
- 해설
- 담도 회충증을 진단하기 위해 권장되는 영상 검사는 복부초음파, MRCP, 그리고 초음파내시경입니다. 본 증례에서는 복부 CT가 사용이 되었는데, 보시는 바와 같이 회충증을 전혀 의심을 할 수 없었고 작은 돌만 있는 것으로 생각되었습니다. 복부초음파를 통해서 담도 내에서 지렁이처럼 움직이는 회충을 관찰하거나 다음과 같은 sign들을 관찰할 수 있습니다.
- Inner tube sign: Thick echoic stripe with a central longitudinal anechoic tube
- Strip sign: Think non-shadowing strip without an inner tube
- Spaghetti sign: Overlapping longitudinal interfaces in the main bile duct
복부초음파를 통해서 진단이 안된다면 MRCP나 초음파 내시경이 사용될 수 있습니다. 초음파 내시경으로 관찰할 경우 다음과 같은 sign들이 관찰될 수 있습니다.
- Single-tube sign: A long linear hyperechoic structure without acoustic shadowing
- Double-tube sign: A long linear hyperechoic structure with central hypoechoic tube
- 질문
- 기생충 감염이 거의 없는 우리나라에서 회충증에 걸릴 수 있는 경우는 어떤 경우가 있으며 예방할 수 있는 방법은 어떤 것이 있을까요?
- 해설
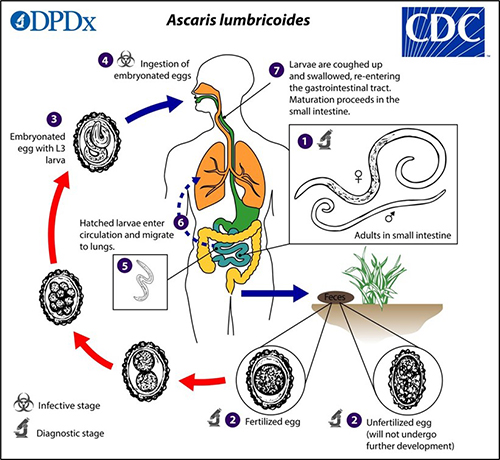
- 회충의 생활사 [그림 5]를 보시면 회충증은 대변에 섞여 외부로 나온 충란이 흙 속에서 자충포장란(embryonated egg)으로 되고, 감영형인 이 자충포장란을 섭취함으로 인하여 발생하게 됩니다. 대부분의 경우는 자충포장란이 묻어있는 야채를 섭취하면서 회충증이 발생하게 되는데, 야채를 깨끗한 물로 잘 씻는 것이 중요하기는 하지만 아무리 열심히 씻는다고 하여도 모든 자충포장란을 없앨 수는 없으므로 인분비료를 사용하지 않는 것이 가장 중요할 것으로 생각됩니다. 환자의 경우도 소위 말하는 유기농(?) 또는 자연친화적인 방법으로 신경 써서 재배한 야채를 먹다가 발생한 것으로 추정되는 분입니다. 해외여행을 하는 중 섭취한 음식으로 인하여 걸리시는 분들도 종종 있으니 식사전과 화장실에서 볼 일을 본 후에 손을 깨끗하게 잘 씻는 것이 중요할 것 같습니다.
[그림5]
- 질문
- 회충증의 치료는 어떻게 되나요?
- 해설
- 사용될 수 있는 약제가 여러가지가 있으나 한국에서는 Albendazole 400mg 1회 가 가장 대중적인 치료입니다. 이와 더불어 본 증례와 같이 담도 회충증의 경우는 내시경 치료도 동반이 되어야 합니다.
References
1. Khuroo MS, Rather AA, Khuroo NS, et al. Hepatobiliary and pancreatic ascariasis. World J Gastroenterol. 2016;22:7507–7517
2. Khuroo MS, Zargar SA, Mahajan R. Hepatobiliary and pancreatic ascariasis in India. Lancet. 1990;335:1503–1506
3. Lynser D, Handique A, Daniala C, et al. Sonographic images of hepato-pancreatico-biliary and intestinal ascariasis: a pictorial review. Insights Imaging. 2015;6:641–646
4. Sharma M, Shoukat A, Kirnake V, et al. Idiopathic acute pancreatitis: role of EUS with reference to biliary and pancreatic ascariasis. Am J Gastroenterol. 2015;110:1367–1369
5. Beckingham IJ, Cullis SN, Krige JE, et al. Management of hepatobiliary and pancreatic Ascaris infestation in adults after failed medical treatment. Br J Surg. 1998;85:907–910.
6. Reddy DN, Sriram PV, Rao GV. Endoscopic diagnosis and management of tropical parasitic infestations. Gastrointest Endosc Clin N Am. 2003;13:765–773
7. Albonico M, Smith PG, Hall A, et al. A randomized controlled trial comparing mebendazole and albendazole against Ascaris, Trichuris and hookworm infections. Trans R Soc Trop Med Hyg. 1994;88:585–589
조기위암에서 내시경절제술의 장기 성적
Long-term Survival After Endoscopic Resection For Gastric Cancer: Real-world Evidence From a Multicenter Prospective Cohort
내시경점막하박리술 및 내시경점막절제술 등의 내시경절제술은 전세계적으로 림프절 전이가 없는조기위암을 치료하는데 있어 초치료로 널리 선택되는 방법입니다. 2010년 일본위암치료가이드라인에서 내시경절제술의 절대적응적은 궤양(ulcer, UL)이 없는 2 cm 이하의 점막에 국한된 분화형 암인 경우로 한정하였다. 하지만, 여러 연구에서 절대적응증을 넘어서 조기 위암, 궤양이 존재하거나, 2 cm 이상인, 미분화형 조기 위암에서도 림프절 전이가 매우 낮은 것으로 나타났으며, 이와 더불어 내시경점막하박리술의 발달함에 따라 병변의 크기에 제한을 받지 않고 완전 절제가 가능한 점을 고려해 조기위암에서 내시경절제술의 절대적응증을 넘어서는 경우, 내시경점막하박리술을 이용한 확대적응증으로 내시경절제술의 치료 선택의 폭을 넓혔다. 이에 따라, 내시경절제술 후 재발 및 예후에 관련한 많은 연구가 발표되었으며, 많은 연구에서 완전 절제된 경우 그 5년 생존율이 95% 이상으로 우수한 것으로 알려졌다. 최근 일본가이드라인에서는 조기 위암에서 내시경절제술 후 절대적응증에서 치유절제(curative resection)된 경우 (eCuraA), 확대 적응증에서 치유절제의 경우(eCuraB), 또는 비치유절제가 된 경우(eCuraC)로 분류하였으며, 이에 관한 장기 예후에 관련된 내용을 본 연구에서 보여주었다.
- Key Points -
- 본 연구는 2010년에서 2012년 일본에서 조기위암으로 진단된 환자에서 내시경절제술을 시행한 환자를 대상으로 다기관 전향적 코호트 연구를 통해 환자를 등록하여 최종 9054명의 환자에서, 10,021 조기위암을 대상으로 추적 연구한 결과이다.
- 내시경절제술의 전체 5년 생존율은 89.0% (95% CI, 88.3%–89.6%)로 보고되었다.
- 내시경절제술의 결과를 eCuraA: [category A1 (Differentiated-type, pT1a, UL (-), ≤2 cm), category A2 (: Differentiated-type, pT1a, UL (-), >2 cm 또는 UL (+), ≤3 cm), Category A3 (: Undifferentiated-type, pT1a, UL (-), ≤2 cm), eCuraB: Category B (Differentiated-type, pT1b (SM1), ≤3 cm) 및 eCuraC: 비치유절제가 된 경우인 Category C로 분류하여 비교하였을 때, 5년 생존율은 각각 90.2%, 89.4%, 94.2%, 88.3%, 및 85.1%이었으며, 기대 5년 생존율은 각각 87.6%, 86.7%, 93.3%, 86.7% 및 86.0%이었으며, Categories A2, A3 및 B의 경우와 A1의 경우 그 생존율에 있어 통계적으로 차이나지 않았다.
- 이에 저자들은 A1-3, B에 해당하는 조기 위암의 경우 내시경절제술이 표준 치료로 가능함을 제시하였다.
논문 바로가기 ▶






